Опасная краснуха. Как выявить и предупредить заражение
Как ни странно, не все болезни прошлых веков были истреблены современной медициной. К ним относится и краснуха, от которой до сих пор нет конкретного и сильнодействующего лекарства. Но, тем не менее, она сама не проходит, и пускать на самотек заболевание категорически не рекомендуется. Особенно, если вы собираетесь становиться родителями или уже носите в себе новую жизнь. Будьте бдительны и очень внимательно ознакомьтесь с информацией об этом опасном заболевании.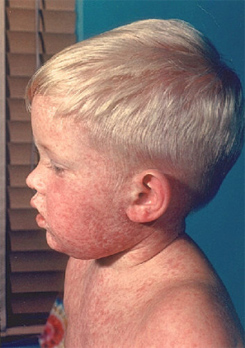 Краснуха, или иными словами коревая краснуха, является широко распространенным острым инфекционным заболеванием. Она выражается в определенной кожной сыпи и увеличением всех лимфатических узлов. Обычно это заболевание протекает в легкой форме и продолжается недолго. В англоязычных странах краснуху часто именуют «немецкой корью», поскольку данное заболевание активно изучалось в Германии в конце девятнадцатого века. Особое внимание краснуха заслуживает, если существует потенциальная опасность заражения ребенка, поскольку у детей она может протекать с осложнениями. Краснуха – это инфекционное заболевание, которое также крайне опасно для беременных, поскольку она может вызвать тяжелые последствия для плода.
Краснуха, или иными словами коревая краснуха, является широко распространенным острым инфекционным заболеванием. Она выражается в определенной кожной сыпи и увеличением всех лимфатических узлов. Обычно это заболевание протекает в легкой форме и продолжается недолго. В англоязычных странах краснуху часто именуют «немецкой корью», поскольку данное заболевание активно изучалось в Германии в конце девятнадцатого века. Особое внимание краснуха заслуживает, если существует потенциальная опасность заражения ребенка, поскольку у детей она может протекать с осложнениями. Краснуха – это инфекционное заболевание, которое также крайне опасно для беременных, поскольку она может вызвать тяжелые последствия для плода. Уже более ста лет известны две основополагающие разновидности краснухи: кореподобная или коревая и скарлатиноподобная краснуха. Сыпь при этих болезнях сходна, но на данный момент термином «краснуха» обозначают только кореподобную, вирус которой в достаточной степени выделен, изучен и активно используется для производства вакцины для лечения.
В течение нескольких веков ученые не выделяли отдельно краснуху, корь и скарлатину и рассматривали их как единое заболевание из-за похожих внешних признаков и проявлений. Впервые краснуха была описана в далеком 1740 году, но только столетие спустя она была признана самостоятельным заболеванием.
Возбудителем болезни является РНК-содержащий вирус, он относится к обширному семейству тогавирусов. Инфекция распространяется воздушно-капельным путем или при контакте с выделениями зараженного организма. Во время беременности вирус может передаться из крови матери плоду через плацентарное питание.
Сейчас краснуха получила широкое распространение во всем мире. К примеру, на американском континенте заболеваемость подразумевает сезонные колебания, с клиническим пиком в мае-июне. Краснуха заразна намного меньше, чем корь: заболевание развивается при 30–60% возможных контактов с больным. У грудных детей краснуха практически не встречается; чаще всего ею заболевают уже в более взрослом возрасте 5–15 лет. Она может возникнуть и у взрослых, однако случаи заражения после сорока лет практически неизвестны медицине. Лица мужского и женского пола одинаково подвержены болезни. После заболевания развивается постоянный стойкий иммунитет; и случаи повторного заболевания редки, что подтверждают клинические исследования. Иммунитет к краснухе не защищает от заражения корью.
При внутриутробном заражении краснухой в большинстве случаев плод часто погибает или у него развивается краснушная инфекция с тотальным поражением различных органов и формированием различных внутриутробных пороков развития, среди которых можно обозначить гидроцефалию, глухоту, микроцефалию, пороки сердца, катаракту и прочие. Дети, родившиеся с врожденной краснухой, как правило, становятся инвалидами. Рождение подобных детей при современных методах ранней диагностики уже редкость. Поэтому, на основании исследований женщине рекомендуется прервать беременность, если она заразилась краснухой в первые три месяца беременности.
Беременные, как правило, заболевают краснухой, они в детстве ею не переболели и контактировали с больным краснухой. А пациент продолжает выделять вирус в течение двух или более недель после окончания болезни, при этом инфицируя окружающих и не соблюдая постельного режима.
В России большинство детей, которые посещали ясли и детские сады, "зарабатывали" иммунитет, переболев краснухой в этот период. Поэтому у нас невелико количество малышей, появившихся на свет с врожденной краснухой.
Однако сейчас растет поколение будущих матерей, которые не посещали эти детские учреждения и количество до сих пор не переболевших очень велико. Поэтому глобальное внедрение вакцинации против этого заболевания - одна из первостепенных задач.
Инкубационный период болезни колеблется в пределах от 14 до 21 дня, в среднем длится около 18 дней. Чаще всего первым симптомом выступает сыпь. До этого наблюдается головная боль, незначительное повышение температуры, насморк, легкое першение в горле, увеличение заднешейных, затылочных лимфатических узлов. Сыпь в большинстве случаев сначала появляется на лице и шее, затем стремительно распространяется по всему телу и присутствует около трех суток.
Лечение исключительно симптоматическое; средства против возбудителя до сих пор отсутствуют. В основном рекомендуются легкая пища, постельный режим, изоляция больного на 7–10 дней.